По статистическим данным, от ревматоидного артрита в мире страдает свыше 60 млн. человек. В группе риска находятся граждане с наследственной предрасположенностью. Чаще всего диагностируется РА у женщин старше 40 лет.
Системное заболевание соединительной ткани – ревматоидный артрит имеет неясную этиологию и высокие риски инвалидности. В патологический процесс часто вовлекаются периферические мелкие суставы кистей рук и стоп.
Ревматоидный артрит: этиология
Точных причин, вызывающих патологические изменения в соединительной ткани, до сих пор не установлено. Многие специалисты связывают развитие ревматоидного артрита с нарушениями в работе иммунной системы, и поэтому причисляют его к заболеваниям аутоиммунного характера.
Также ученые выделяют несколько предрасполагающих факторов, провоцирующих атаку клеток иммунной системы оболочек суставов, что вызывает воспалительный процесс и последующие осложнения.
К вероятным провокационным факторам относят:
- перенесенные инфекционные заболевания, такие как: корь, паротит, вирус герпеса, гепатит и др.;
- неблагоприятные факторы окружающей среды – сильные переохлаждения, токсичные отравления организма, работа на вредном производстве и т.д.;
- генетическая предрасположенность.
Формы ревматоидного артрита
 |
| Perfect Zero Flickr |
Формы ревматоидного артрита по классификации МКБ-10:
- Серопозитивный – довольно распространенная форма артрита, выявляемая у 80% пациентов. Проявляется болью в суставах разной интенсивности и васкулитами. Распознается в ходе биохимического анализа крови по ревматоидному фактору.
- Серонегативный – при такой форме заболевания в крови пациента отсутствует ключевой ревматоидный маркер. По течению и симптомам серонегативный ревматоидный артрит аналогичен серопозитивной форме.
- Ювенильная форма (болезнь Стилла) – сочетает системный воспалительный процесс с серонегативным хроническим полиартритом. Данная патология диагностируется у юных пациентов в возрасте до 16 лет.
По клинико-анатомическим факторам:
- классическая форма ревматоидного артрита с поражением исключительно суставов без вовлечения других органов;
- с системными проявлениями – характеризуется распространенностью аутоиммунного процесса с вовлечением кровеносных сосудов, нервной системы, серозных оболочек и других органов и систем;
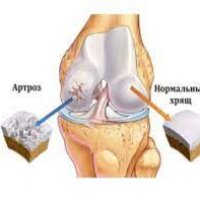
- в сочетании с другими патологиями, вызывающими деформационные изменения суставов (например – остеоартроз, врождённые аномалии, сосудистые, эндокринные патологии и др.).
По степени течения ревматоидный артрит может иметь не прогрессирующую, медленно или быстро прогрессирующую форму. Самый благоприятный для пациента – не прогрессирующий ревматоидный артрит, при котором сохраняется высокое качество жизни на протяжении многих лет.
Ревматоидный артрит также подразделяют по клинико-морфологическим изменениям:
- 1 стадия – минимальная активность. Заболевание проявляется чувством скованности суставов после пробуждения и незначительными болевыми ощущениями после физической нагрузки.
- 2 стадия – средней тяжести. Боли могут беспокоить человека в периоды покоя. Чувство скованности может сохраняться на протяжении многих часов. Появляется умеренная гиперемия кожных покровов.
- 3 стадия – характеризуется выраженными симптомами: ограниченная подвижность сустава, сильные болевые ощущения, наблюдается гиперемия и экссудация.
Системное заболевание аутоиммунного характера также классифицируется по степени нарушения опорных функций. На 1 стадии (ФН1) отмечаются минимальные нарушения подвижности суставов с сохранением работоспособности. На 2 стадии (ФН2) – сниженная подвижность сустава, контрактуры, утеря профессиональной пригодности. 3 стадия (ФН3) – тотальная неподвижность сустава, полная утрата способности к передвижению, потребность в постоянном уходе.
Патогенез ревматоидного артрита
 |
| handarmdoc Flickr |
Ревматоидный артрит может иметь остро развивающееся течение или подострую форму, проявляемую маловыраженными признаками. Начало ревматоидного артрита можно установить по таким симптомам:
- мышечная слабость, боль в мышцах;
- повышенное потоотделение;
- чувство хронической усталости;
- необоснованная потеря веса;
- утренняя скованность конечностей;
- отечность суставов;
- незначительное повышение температуры тела без видимых причин.
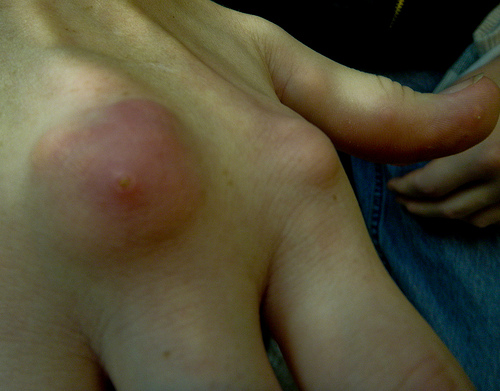
По мере развития заболевания симптоматика приобретает более выраженный характер, суставные боли усиливаются и не устраняются даже в период полного покоя. На поверхности суставов могут сформироваться ревматоидные узелки. Отмечается вялость и быстрая утомляемость человека. Усиливается чувство скованности. Температура тела может резко повышаться до 38 градусов и сопровождаться лихорадочными состояниями.
К основным признакам ревматоидного артрита также относят:
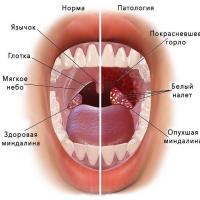
- покраснение и отечность кожи в области пораженного сустава;
- деформационные изменения суставов;
- мышечная атрофия;
- скопление экссудата в воспаленных тканях.
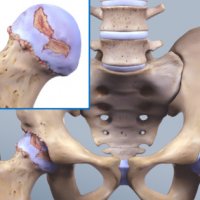
При отсутствии лечения и быстро прогрессирующем процессе ревматоидный артрит часто дает осложнения, затрагивая жизненно важные органы: ЖКТ, почки, легкие, сердце и т.д. У пациента может развиться аортальный стеноз, почечная недостаточность, инфаркт миокарда и другие опасные патологии, сопровождающиеся рисками летального исхода.
Диагностика ревматоидного артрита
Быстро распознать заболевание, его форму и стадию развития удается в ходе лабораторного и инструментального исследования. Специалист проводит визуальный осмотр, изучает личный анамнез пациента и дает направление на диагностику.
Какие диагностические процедуры назначаются при подозрении на ревматоидный артрит:
- Анализ крови – биохимический, общий, иммунологический.
- Рентгенографическое исследование суставов.
- Радионуклидное исследование с применением радиоактивных изотопов.
- КТ или МРТ суставов.
- Пункция с последующим исследованием биоптата.
- Биопсия участка синовиальной оболочки (в сложных случаях).
Ревматоидный артрит: прогноз
 |
| ex_magician Flickr |
На сегодняшний день ревматоидный артрит считается неизлечимой болезнью. Все терапевтические методики направлены на устранение болезненной симптоматики и улучшение качества жизни пациента с уменьшением осложнений и отсрочкой инвалидности.
Медикаментозная терапия:
- НПВС – противовоспалительные нестероидные средства, купируют болевой эффект, снимают воспаление. Позволяют достичь длительной ремиссии заболевания. Эффективные лекарства данной группы: Диклофенак, Мовалис, Нимесил, Ибупрофен.
- Базисные препараты в комбинации с инактиваторами ФНО.
- При неэффективности других средств в курс лечения добавляются глюкокортикоиды (гормональные препараты). Их также применяют в качестве локальной терапии, что предусматривает использование мазей и гелей.
Пациенту с диагнозом ревматоидный артрит рекомендованы физиотерапевтические процедуры, плавание, лечебная гимнастика, массажные процедуры. Обязательно соблюдение диеты и контроль массы тела (нельзя допускать ожирения).
При патологическом изменении структуры сустава и утрате функциональных способностей будет предложена операция по эндопротезированию разрушенных суставов или артроскопия.
По результатам исследований ревматоидный артрит сокращает жизнь человека на 3-12 лет, что обусловлено высокими рисками осложнений. Чтобы продлить срок жизни и значительно улучшить ее качество, пациентам необходимо ответственно соблюдать все назначения лечащего врача при лечении ревматоидного артрита.