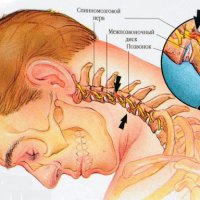
Миофасциальный синдром
Миофасциальный синдром является довольно распространенной патологией, характеризуемой резким непроизвольным сокращением мышц, что сопровождается болью разной интенсивности. Ее источником являются триггерные точки, формирующиеся в виде локальных уплотнений.
Классификация заболевания
В неврологической практике миофасциальный синдром подразделяют по этиологическому признаку на две основные группы:
- Первичная форма – приступ возникает вследствие физической перегрузки мышц или травмы.
- Вторичная форма - миофасциальный синдром провоцируют другие заболевания организма.
 |
| Menage a Moi Flickr |
С учетом состояния триггерных точек данную патологию также подразделяют на острую, подострую и хроническую форму.
На острой стадии боль имеет постоянный характер и усиливается при выполнении движений. Для подострой формы характерны резкие боли во время движений, которые быстро уходят в состоянии покоя.
При хроническом миофасциальном синдроме триггерные точки находятся в латентном состоянии, человек постоянно ощущает болевой дискомфорт в области их образования.
Места локализации болевого синдрома:
- в поясничном отделе – боль локализуется в нижней части спины, может отдавать в паховую область, промежность;
- шейный отдел – характерны иррадиирущие боли в затылок, лопатки, лоб, уши;
- область живота – ощущение интенсивной боли в боках, пояснице, бедрах;
- тазовый отдел – проявляется болевыми ощущениями в области промежности, во влагалище и кишечнике;
- лицевой миофасциальный синдром – тупая и ноющая боль в мышцах лица, возможна иррадиация в область гортани, зубов;
- грудные мышцы – мышечная боль при таком синдроме напоминает приступ инфаркта миокарда.
Причины развития
Болевой синдром провоцируют уплотненные триггерные точки, которые формируются под воздействием перенапряжения и травматизации мышц. На вероятность их развития во многом влияет уровень физической активности человека.
Факторы, способствующие развитию миофасциального синдрома:
- Неадекватная физическая нагрузка на нетренированные мышцы, приводящая к микротравматизации и мышечному перенапряжению.
- Иммобилизация конечностей, длительно сохраняющаяся вынужденная поза в неподвижном состоянии.
- Травматические воздействия, ушибы, растяжение мышц.
- Однообразные часто повторяющиеся движения, при которых сокращается определенная группа мышц. Из-за такой перегрузки могут возникать болезненные уплотнения.
- Различные заболевания и травмы позвоночника.
- Врожденные дефекты развития опорно-двигательного аппарата.
- Чрезмерные физические нагрузки.
- Соматические заболевания.
- Артриты, артрозы.
- Хронический стресс и другие психоэмоциональные реакции могут сопровождаться мышечным перенапряжением с последующим образованием триггерных точек.
- Неправильное лечение переломов.
- Дефицит витамина В.
Группа риска:
- люди преклонного возраста, что связано с естественным старением организма и ослаблением мышечных волокон;
- специалисты некоторых профессией, предполагающих длительное нахождение в сидячем малоподвижном состоянии.
Спровоцировать миофасциальный синдром может неправильно подобранная одежда, сильно сдавливающая мышцы и фасции, а также обувь на тяжелой платформе или большом каблуке, что создает дополнительную нагрузку на икроножные мышцы.
Характерные признаки миофасциального синдрома
 |
| SLR Jester Flickr |
Пациенты, страдающие миофасциальным синдромом, отмечают резкие или ноющие боли в области мышц и суставов, иногда с иррадиацией в конечности. На первых этапах боль возникает спонтанно и носит временный характер, а по мере развития патологии принимает хроническую форму, при которой отмечаются постоянные болевые ощущения в области мышц, сохраняемые в покое и усиливающиеся при разных движениях.
Классические признаки:
- иррадиирущая боль разной интенсивности в конкретных зонах мышц и суставов;
- уплотнение мышцы;
- уменьшение двигательного диапазона в области поражения;
- чувство мышечной скованности;
- подёргивания мышц, хорошо ощутимые при пальпации.
Из-за мышечного спазма человек не может уснуть или резко пробуждается, когда боль обретает интенсивный характер.
Миофасциальный синдром также может сопровождаться отечностью и онемением определенных участков тела, вегетативными симптомами – появление «мурашек» на теле, повышение температуры в области триггерных точек, чрезмерная потливость, головокружение и т.д.
Возможные осложнения миофасциального синдрома
Миофасциальный синдром не несет угрозу жизни человека, но значительно ухудшает ее качество и приводит к потере работоспособности. Хронические болевые симптомы изматывают человека, нарушается сон, возникает депрессия и другие психоэмоциональные расстройства. Все это приводит к состоянию хронической усталости, человеку становится сложно выполнять бытовые или профессиональные дела.
Как диагностируют миофасциальный синдром?
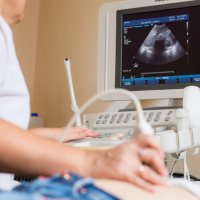
Миофасциальный синдром диагностирует врач-остеопат на основе личных жалоб пациента и результатов инструментального обследования. При первичном обращении проводится общий и неврологический осмотр. Врач собирает анамнез пациента и дает направление на диагностику.
Диагностические методы:
- ультразвуковое исследование;
- рентгенография позвоночника, суставов;
- компьютерная томография;
- электронейромиография;
- инфракрасная термография.
Также пациенту необходимо будет сдать лабораторные анализы (ОАК, ОАМ), по результатам которых врач сможет определить предрасполагающие факторы, провоцирующие образование триггерных точек.
Принципы лечения миофасциального синдрома
 |
| PracticalCures Flickr |
При миофасциальном синдроме показано комплексное терапевтическое лечение, которое может сочетаться с физиотерапией, рефлексотерапией, массажами, мануальной терапией и лечебной физкультурой.
Медикаментозный курс может включать:
- нестероидные противовоспалительные средства, обладающие обезболивающим и противовоспалительным эффектом;
- миорелаксанты – расслабляют мышцы и улучшают кровообращение;
- в комбинированном лечении также часто применяются антидепрессанты, устраняющие депрессию и другие психоэмоциональные расстройства;
- лечебные блокады – введение местных анестетиков, кортикостероидов, нестероидных противовоспалительных средств в триггерные точки;
- поливитаминные комплексы;
- местное лечение препаратами НПВС (мази, гели).
Прогнозы заболевания
При соблюдении всех назначений врача-невролога прогнозы для пациента с диагнозом миофасциальный синдром в большинстве случаев благоприятные.
Медикаментозная терапия в комплексе с лечебной физкультурой позволяет быстро добиться ремиссии. Для предупреждения рецидивов заболевания, пациенту рекомендуется исключать любые провокационные факторы, которые могут повторно вызвать миофасциальный синдром.
В качестве первичной и вторичной профилактики рекомендован активный и здоровый образ жизни, борьба с лишним весом, ежедневные занятия лечебной физкультурой, а также правильная организация профессиональной деятельности.
Источники информации:
https://sindrom.info/miofascialnyj/
https://www.krasotaimedicina.ru/diseases/zabolevanija_neurology/myofascial-pain-syndrome